(Fonte SOSSanità) A buon punto, alcuni vaccini sono già alla fase tre della sperimentazione, ovvero quella che coinvolge un numero di persone decisamente elevato e che precede l’istruttoria per l’approvazione da parte degli enti internazionali quali l’EMA (European Medicines Agency), l’FDA (Food and Drug Administration) e IND (Investigational New Drug).
Il fermento presente nei laboratori in tutto il mondo è senza precedenti, da un lato impegnati nella ricerca dei meccanismi d’azione, dall’altro di un vaccino in grado di prevenire l’infezione. Difatti se si effettua una ricerca su Pubmed usando i termini “Covid 19 AND vaccine” ad oggi (7 ottobre) si ottengono 556 referenze bibliografiche, tutte pubblicate nell’ultimo anno.
Il virus Sars- Cov2 e l’interazione con l’organismo
Il virus Sars- Cov2 è un virus il cui genoma è costituito da un singolo filamento di RNA , infetta le cellule attraverso l’interazione di tre componenti: (i) la proteina S (Spike) del virus che aderisce al recettore costituito dall’enzima ACE2 (Enzima di Conversione dell’Angiotensina) che si trova sulla membrana cellulare; (ii) la serin proteasi cellulare, enzima, che facilita questo legame; e (iii) il recettore ACE2 che è espresso in molti tipi di cellule endoteliali ma soprattutto nei polmoni e nell’intestino. Questi tre meccanismi rappresentano i target per lo sviluppo di farmaci in grado di curare la malattia. Tuttavia l’unico modo per prevenirla è il vaccino.
Caratteristiche del vaccino
Il vaccino ideale è quello che contemporaneamente soddisfa le seguenti condizioni: è efficace nella prevenzione della malattia o nella riduzione della sua gravità; fornisce una protezione che dura nel tempo; sviluppa l’immunità con un numero minimo di somministrazioni, non causa effetti collaterali o ne causa di trascurabili; mantiene la stabilità chimica durante la conservazione, può essere prodotto su larga scala, ha un costo accessibile per il target che lo dovrà utilizzare.
Il virus SARSCoV-2 contiene nella sua struttura molte proteine, grazie ad esse può attaccare le cellule dell’organismo, entrare e replicarsi. Tali proteine sono la porzione del virus che permette all’organismo di riconoscerlo come corpo estraneo e attivare la risposta immunitaria, che avviene nell’arco di 5-21 giorni dalla comparsa dei sintomi.
La proteina S (Spike) esterna al virus è quella che induce la risposta immunitaria, gli anticorpi in grado di legarsi ad essa lo rendono inoffensivo in quanto non ne permettono l’ingresso nell’organismo e per questo sono chiamati neutralizzanti.
I diversi gruppi di vaccini
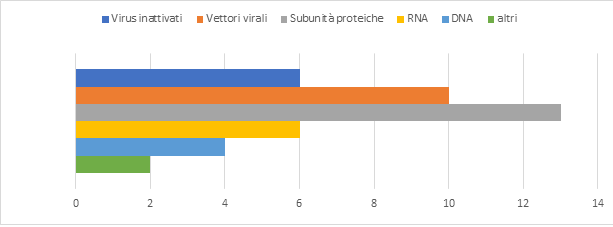
Secondo l’Organizzazione mondiale della Sanità nel mondo si stanno sviluppando circa 198 vaccini contro la Covid-19 che possono essere raggruppati in 5 gruppi a seconda della tiplogia, 42 hanno raggiunto la fase di sperimentazione clinica mentre 156 sono ancora in quella preclinica (OMS 15 ottobre 2020 https://www.who.int/publications/m/item/draft-landscape-of-covid-19-candidate-vaccines). Nel grafico le tipologie di vaccino attualmente nelle fasi cliniche di sperimentazione.
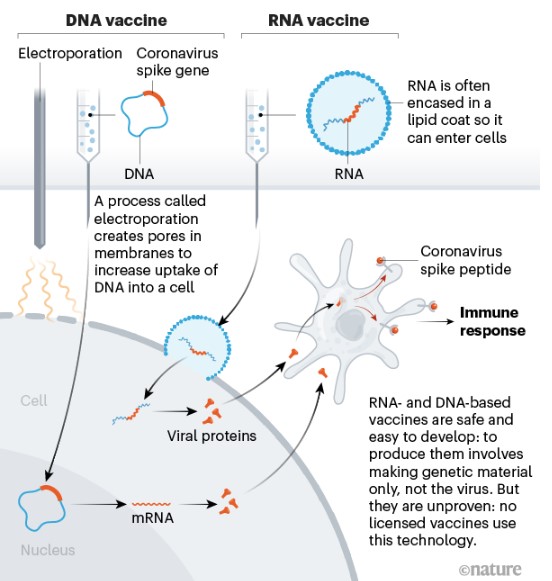
Vaccini a DNA -RNA
In questa tipologia di vaccini si usano frammenti di materiale genetico prodotto in laboratorio che codificano una parte del virus (normalmente la proteina S). Una volta assunto il vaccino, il corpo segue le istruzioni per produrre quella parte del virus ed attivare la risposta immunitaria.
I vantaggi sono legati ai costi di produzione limitati e alla impossibilità di causare la malattia. Di contro potrebbero indurre una risposta immunitaria modesta e richiedere più richiami. Quelli a RNA non sono stati mai utilizzati nell’uomo, sono definiti di “prossima generazione”.
Un vaccino a RNA denominato m-RNA -1273 sviluppato negli Usa è entrato nella fase finale della sperimentazione. Altri basati su frammenti di DNA stanno rapidamente entrando nell’ultima fase di sperimentazione clinica.
 |
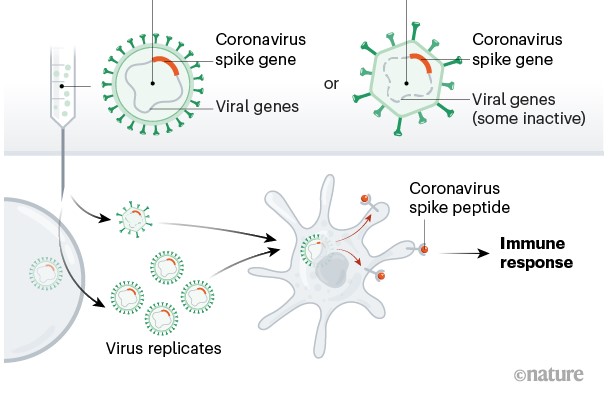
Vettori virali
Usano un altro virus, indebolito e incapace di causare la malattia, per diffondere un antigene nel corpo. Il virus determina l’attivazione di una forte risposta immunitaria. Tra i virus usati come vettori ci sono il Vaccinia Virus (usato contro il vaiolo) e l’adenovirus del raffreddore. Uno dei più promettenti è quello sviluppato a partire da un adenovirus modificato di scimpanzè per esprimere la proteina S tipica del SARSCoV-2 e reso incapace di replicarsi. E’ prodotto da Astra- Zeneca e dall’Università di Oxford ed è denominato AZD1222.
Tra i vantaggi vi è l’attivazione di una forte risposta immunitaria per cui potrebbe essere sufficiente una sola dose, tra gli svantaggi l’alto costo di produzione. Altri vaccini che usano questo meccanismo sono in fase di sperimentazione, tra questi il controverso Sputnik russo, su cui la Comunità Scientifica internazionale ha espresso alcune perplessità per la carenza di dati.
 |
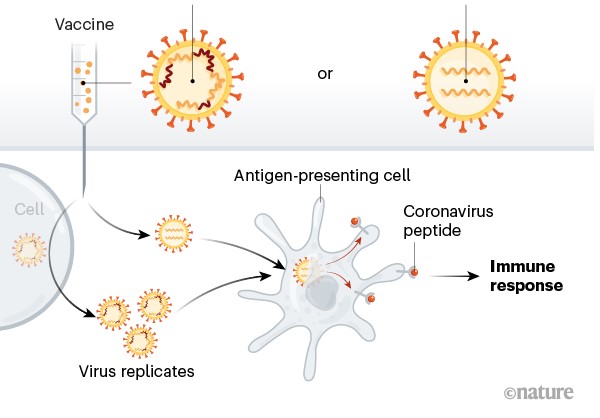
Virus inattivati o fortemente indeboliti
Ve ne sono di due tipi, quelli che usano il virus inattivato e quelli che lo usano vivo, ma fortemente attenuato. Nel primo caso la risposta immunitaria è modesta ed è quindi probabile che occorrano più richiami, nel secondo caso, il virus seppur attenuato potrebbe causare la malattia e deve essere somministrato con prudenza a chi ha un sistema immunitario indebolito. Il governo cinese ha approvato l’impiego limitato di una vaccino basato sul virus inattivato sviluppato dalla Sinovac Biotech.
 |
Vaccini a subunità proteiche
Sono costituiti da una o più proteine scelte perché si ritiene siano antigeni chiave e quindi contenere epitopi che possono dar luogo a immunità protettiva. I vaccini proteici generalmente danno origine a un risposta immunitaria più debole rispetto ai vaccini vivi, e spesso sono necessari richiami e adiuvanti. Questa tecnologia è usata per i vaccini antiinfluenzali e per il vaccino contro l’epatite B.
Le fasi di sviluppo di un vaccino
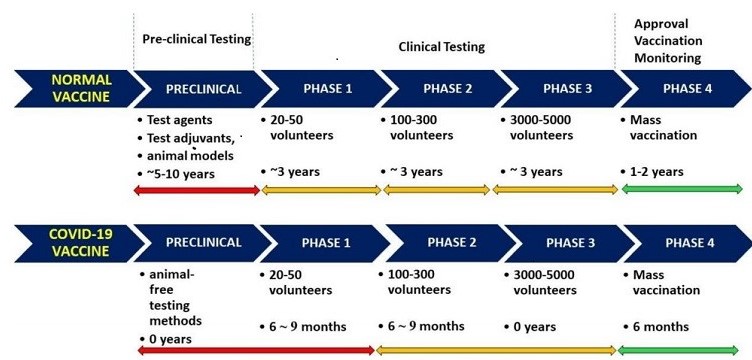
I vaccini sono tra i farmaci più monitorati e testati, il loro sviluppo comporta tempi molto più lunghi rispetto a quello di un normale farmaco poiché sono somministrati ad un numero elevato di persone sane. Un aspetto non trascurabile è la purezza del vaccino, che comporta linee di produzione sicure e dedicate. Normalmente le fasi di sviluppo di un vaccino sono le seguenti: i) fase preclinica in cui se ne osserva il comportamento e il livello di tossicità, attraverso studi in vivo e in vitro. In questa fase si valutano anche tolleranza, risposta immunitaria ed efficacia protettiva; ii) fase 1: il vaccino viene testato su un numero limitato di persone (alcune decine) per valutarne la tollerabilità, intesa come la frequenza e la gravità degli effetti collaterali ; ii) fase 2: in questa fase sono coinvolte centinaia di persone, il potenziale vaccino viene somministrato a dosi diverse e se ne studiano gli effetti, sia in termini di effetti tossici che di immunogenicità; iii) fase 3: il vaccino viene sperimentato su larga scala, in genere alcune migliaia di volontari per valutarne l’efficace verso la popolazione target.
Dopo aver verificato che tutti i risultati dei test siano in linea con gli standard richiesti, il produttore procede alla preparazione di un dossier da inviare alle autorità competenti per richiederne la registrazione e l’autorizzazione alla commercializzazione che può avvenire solo dopo il nulla osta ufficiale delle autorità.
A questo punto si entra negli studi di fase 4 che consistono nel monitoraggio di sicurezza ed effetti secondari del vaccino negli anni e su una popolazione in costante aumento.
Come si evince dallo schema sottostante nel caso del vaccino per la Covid 19 i tempi sono molto più brevi, per comprensibili ragioni di salute pubblica, occorre fare in fretta e, nel contempo, garantire efficacia e sicurezza.
 |
Conclusioni
Lo sforzo senza precedenti di questi ultimi mesi sta portando i primi risultati, ancora non definitivi. Come sottolineano molti autori, tra i vaccini approdati alla fase III, solo un numero esiguo soddisferà i requisiti rigorosi di sicurezza e di efficacia.
Anche dopo l’approvazione la disponibilità non sarà immediata, servono mesi per mettere a punto linee di produzione in grado di produrre quantità così elevate di vaccino.
Dopodiché toccherà a organizzazioni come l’OMS coordinare le azioni per permetterne l’accesso, per questo scopo ha promosso ACT-Accelerator un’iniziativa globale per accelerare lo sviluppo di test, farmaci e un possibile vaccino contro il COVID-19 e assicurarsi che tutto il mondo abbia accesso a queste cure e il programma Covax, uno dei pilastri dell’iniziativa, che punta ad acquisire due miliardi di dosi del potenziale vaccino da diversi produttori entro la fine del 2021 per renderlo disponibile in tutto il mondo. Recentemente ai 171 paesi aderenti si è unita anche la Cina mentre gli Stati Uniti sono rimasti fuori.
Bibliografia
- Calina D, Sarkar C, Arsene AL, Salehi B, Docea AO, Mondal M, Islam MT, Zali A, Sharifi-Rad J. Recent advances, approaches and challenges in targeting pathways for potential COVID-19 vaccines development. Immunol Res. 2020 Oct 1:1–10. doi: 10.1007/s12026-020-09154-4.
- Taxt AM, Grødeland G, Lind A, Müller F. Status of COVID-19 vaccine development. Tidsskr Nor Laegeforen. 2020 Sep 9;140(13). English, Norwegian. doi: 10.4045/tidsskr.20.0676.
- The push for a Covid -19 vaccine – sezione sito OMS https://www.who.int/emergencies/diseases/novel-coronavirus-2019/covid-19-vaccines
- Draft landscape of COVID-19 candidate vaccines – sezione sito OMS https://www.who.int/publications/m/item/draft-landscape-of-covid-19-candidate-vaccines
- Callaway E. The race for coronavirus vaccines: a graphical guide. Nature. 2020 Apr;580(7805):576-577. doi: 10.1038/d41586-020-01221-y.
- The DELVE Initiative. (2020), SARS-CoV-2 vaccine development & implementation; scenarios, options, key decisions. DELVE Report No. 6. 1 October 2020. https://rs-delve.github.io/reports/2020/10/01/covid19-vaccination-report.html.
- La corsa geopolitica al vaccino che rischia di minare la fiducia dei cittadini – 17 Settembre 2020 – Valigia Blu
- Nuovo coronavirus: il punto sui vaccini in sperimentazione – Ars Toscana https://www.ars.toscana.it/2-articoli/4408-nuovo-coronavirus-vaccini-in-sperimentazione.html